2.1 Klasifikace mentálního postižení
Mentální postižení (MP) nepředstavuje zdaleka jen strohý popis jednotlivých stupňů dle WHO (viz níže). Je to komplex specifik vzhledem k osobnosti, sociální adaptabilitě, chování, motorice, pozornosti a řadě dalších. Často bývá chybně zjednodušováno na deficit pouze v kognitivní oblasti. Dolejší (1978) popisuje řadu charakteristik MP, které se mohou vyskytovat v nejrůznější variabilitě a intenzitě: závislost na rodičích (případně blízkých osobách), nedostatky v intrapersonální identif kaci (vývoj „já“), opoždění psychosexuálního vývoje, zvýšená potřeba uspokojení a bezpečí, porucha interpersonálních vztahů, komunikace, zpomalené chápání, někdy ulpívání na detailech, deficit v oblasti paměti (ať logické, mechanické, krátkodobé nebo dlouhodobé), poruchy vizumotoriky a pohybové koordinace. S ohledem na specifika v motorice (hrubé, jemné i obou současně), grafomotorice, senzomotorice, sociomotorice i psychomotorice a na jejich dopad do reálného života se cíleně realizované pohybové aktivity jeví jako esenciální součást života i výchovně-vzdělávacího procesu osob s MP. Správně vedené programy nejen s osobami s MP, ale i s jedinci v jejich bezprostředním okolí (komunita jedince s MP), jsou velmi vhodným prostředkem reedukace, rehabilitace i kompenzace specifik postižení. Pohybové aktivity rozvíjejí bezprostřední vnímání, pozornost, paměť, obrazotvornost, představivost, myšlení a řeč. S tím se ztotožňují Valenta a Krejčířová (1997), když mluví o utváření časoprostorových představ, odhadu vzdálenosti, rychlosti a pochopení předmětových vztahů, promítajících se do celkové anticipace osobnosti.
Tabulka č. 1 Klasifikační stupně MP z pohledu 10. revize WHO
| Kód | Současné označení | Inteligenční kvocient |
| F70 | Lehké mentální postižení | 69 - 50 |
| F71 | Středně těžké mentální postižení | 49 - 35 |
| F72 | Těžké mentální postižení | 34 - 20 |
| F73 | Hluboké mentální postižení | 20 a níže |
| F78 | Jiné | Stanovení stupně mentálního postižení je pro přidružené senzorické, somatické postižení, těžké poruchy chování, pro poruchy autistického spektra. Často se jedná o MP vzniklé na základě např. senzorické deprivace. |
| F79 | Nespecifikované mentální postižení | Mentální postižení je prokázáno, není však dostatek informací pro zařazení osoby do některého z uvedených stupňů MP. |
S ohledem na terminologickou nejednotnost jednotlivých oborů majících za předmět zájmu osoby s MP a zároveň na zastaralost některých přístupů si při stručné charakteristice jednotlivých stupňů dovolujeme (v souladu s Krejčířovou, 2003) uvádět i jiná (často již historická) označení.
Lehké MP (F70, IQ 69–50)
- lehká slabomyslnost (oligofrenie)
- lehká mentální subnormalita
- debilita
Dle Valenty a Müllera (2003) zaznamenáváme opožděný vývoj řeči. Celkově se komunikaci výrazněji věnuje Válková (2008), která uvádí, že schopnost komunikovat je většinou vytvořena, ale vyskytují se časté poruchy formální stránky řeči, obsahová chudost, opožděný vývoj řeči. Řada problémů se u těchto jedinců objevuje při nástupu do vzdělávacího systému kolem 6 let věku. Většina těchto osob je plně nezávislá, jsou schopni vykonávat jednoduchá zaměstnání. Organická etiologie se vyskytuje u menšiny osob (Valenta & Müller, 2004), u většiny se jedná o spodní variantu rozdělení inteligence v populaci. Výrazné problémy se mohou projevovat v období školní docházky: omezená schopnost logického a mechanického myšlení, slabší paměť, jemná a hrubá motorika může být lehce opožděna. Velký význam u osob s lehkým mentálním postižením má výchovné prostředí, které může zásadním způsobem ovlivnit proces socializace jedince a jeho následné uplatnění ve společnosti (Pipeková, 2006). Většina těchto jedinců se dobře orientuje v každodenním životě a velmi dobře prospívá v manuálních a praktických zaměstnáních. Švarcová (2000) uvádí fakt, že mnozí jedinci s lehkým mentálním postižením mohou mít problémy s přizpůsobováním se normám či tradicím společnosti, udržením zaměstnání či se zajištěním bydlení a zdravotní péče. Z celkového počtu jedinců s MP uvádí Pipeková (2006) cca 80 % osob s lehkou MP, v celkové populaci pak 2,6 %.
Středně těžké MP (F71, IQ 49–35)
- střední mentální subnormalita
- střední slabomyslnost (oligofrenie)
- imbecilita

Obr. 3 Sportovec s mentálním postižením (SOI, 2011)
Myšlení a řeč jsou výrazně omezené, stejně jako dovednosti v sebeobsluze (Valenta & Müller, 2003). Stejní autoři uvádějí přidruženou epilepsii, neurologické, tělesné a duševní poruchy. Etiologie je již většinou organická. Válková (2012a) se ohledně úrovně a rozvoje řeči vyjadřuje jako o variabilní, někteří jedinci jsou schopni sociální interakce a komunikace, verbální projev často bývá chudý, agramatický a špatně artikulovaný. Úroveň motorických dovedností kolísá mezi motorickou obratností a dyspraxií jemné i hrubé motoriky, která je spojena s potížemi s koordinací pohybů. Mnozí jedinci se středně těžkým MP potřebují občasný dohled a pomoc v náročnějších situacích. Žáci s tímto stupněm mentálního postižení za dobu školní docházky většinou zvládnou základy trivia. V dospělosti je v jejich životě důležitý stereotyp a organizace pracovní činnosti, při níž jsou schopni vykonávat jednoduché manuální činnosti. Samostatný život je zřídka možný, avšak pro mnohé z nich může být řešením podporované či chráněné bydlení. Své pracovní dovednosti uplatňují většinou v chráněných dílnách a na chráněných pracovištích (Krejčířová & Hutyrová, 2006). Výskyt jedinců se středně těžkou formou MP je v populaci osob s mentálním postižením asi 12 % a v celkové populaci pak 0,4 % (Pipeková, 2006).
Těžké MP (F72, IQ 34–20)
- těžká mentální subnormalita
- těžká slabomyslnost (oligofrenie)
- idioimbecilita
Valenta s Müllerem (2003) mluví o výrazném opoždění psychomotorického vývoje, který je patrný již v předškolním věku. Možnosti sebeobsluhy považují za výrazně limitované. Vývoj řeči stagnuje na předřečové úrovni. Motorické poruchy s příznaky celkového poškození CNS. Stereotypní pohybový, sebepoškození, nezřídka tito autoři uváději i hry s fekáliemi, agresi a projevy afektivního chování. Válková (2012a) pak uvádí komunikaci převážně nonverbální, neartikulované zvuky, výkřiky, případně jednotlivá slova. V dospělosti jsou osoby s těžkým mentálním postižením odkázány na podporu ze strany intaktní populace, u některých je proto nutné provést omezení v právních úkonech nebo úplné zbavení svéprávnosti. V celkovém počtu jedinců s MP se s těžkou formou vyskytuje cca 7 %, v celkové populaci pak 0,2 % (Pipeková, 2006).
Hluboké MP (F73, IQ pod 20)
- hluboká mentální subnormalita
- hluboká slabomyslnost (oligofrenie)
- idiocie
Nutná trvalá péče i v těch nejzákladnějších životních úkonech. Často těžké senzorické a motorické postižení, podobně jako neurologické poruchy. Komunikační schopnosti maximálně na úrovni porozumění některým slovům a nonverbální odpověď (Valenta & Müller, 2003). Etiologie je organická v kombinaci s celou řadou dalších postižení, poruch, případně onemocnění (Zvolský et al., 1997). Válková (2012a) potvrzuje rudimentální nonverbální komunikaci nebo dodává, že nekomunikují vůbec. Poznávací schopnosti se téměř nerozvíjejí, maximum, kterého dosáhnou, je diferencování známých a neznámých podnětů a reakce na podněty libostí či nelibostí (Vágnerová, 2004). Možnosti vzdělávání jsou velmi omezené. Dlouhodobým tréninkem lze dosáhnout základních orientačních a sebeobslužných činností tak, že se jedinec s postižením může zapojit do různých domácích činností. Tvoří asi 1 % populace osob s mentálním postižením (Pipeková, 2006).
2.2 Klasifikace osob s poruchou autistického spektra
Termín PAS pochází z řeckého slova autos, což znamená sám. Poprvé jej použil v roce 1911 švýcarský psychiatr E. Bleuler, který tento pojem užil k pojmenování jednoho ze symptomů pozorovaných u pacientů se schizofrenií (Thorová, 2006). PAS patří k vývojovým pervazivním poruchám. Nadřazeným používaným pojmem je porucha autistického spektra (PAS). Porucha je trvalá a označení pervazivní ukazuje, že se jedná o postižení ve více oblastech. Podle 10. revize Mezinárodní klasifikace nemocí (MKN) může mít PAS několik forem, které jsou definovány pod pořadovým číslem F84. V dnešní době je PAS samostatnou diagnostickou jednotkou. Až 80 % osob s klasickou formou PAS má inteligenční kvocient pod hranicí 70 bodů. Výjimku tvoří osoby s Aspergerovým syndromem, u kterých je IQ vyšší (Gillberg & Peeters 2003). Mentální postižení je stav, kdy nedošlo k přiměřenému a úplnému rozvoji mentálních schopností člověka. Myšlení, řečové a sociální dovednosti jsou oproti průměru výrazně sníženy. Mentální postižení a autismus jsou dva rozdílné syndromy, ačkoli se mohou částečně překrývat. Je velice důležité diferencovat mezi mentálním postižením a koexistencí společně s poruchou autistického spektra. Podstatným rozdílem je fakt, že dítě trpící poruchami autistického spektra má typicky nevyrovnaný vývojový profil, zatímco dítě s mentálním postižením má vývojový profil srovnatelný s intaktním dítětem nižšího věku (Jelínková, 1999). V současné době jsou využívány dva klasifikační systémy nemocí. První a u nás více využívaný systém je Mezinárodní klasifikace nemocí, desátá revize (MKN-10) z roku 1992, zpracovaná v Ženevě Světovou zdravotnickou organizací (WHO). Druhým klasifikačním systémem je čtvrtá revize amerického klasifikačního manuálu DSM-IV z roku 1994, vydávaného Americkou psychiatrickou asociací. Thorová (2006) upozorňuje na lepší využitelnost manuálu DSM-IV v praxi. Diagnostická kritéria jsou tu přehlednější, lépe definovaná a pro praktické využití srozumitelnější.
MKN-10 (1992) dělí pervazivní vývojové poruchy do osmi základních kategorií:
- F 84.0 – Dětský autismus
- F 84.1 – Atypický autismus
- F 84.2 – Rettův syndrom
- F 84.3 – Jiná dezintegrační porucha v dětství
- F 84.4 – Hyperaktivní porucha sdružená s mentální retardací
a stereotypními pohyby - F 84.5 – Aspergerův syndrom
- F 84.8 – Jiné pervazivní vývojové poruchy
- F 84.9 – Nespecifikované pervazivní vývojové poruchy
DSM-IV (1994) uvádí pět kategorií:
- Autistická porucha
- Rettův syndrom
- Dětská dezintegrační porucha
- Aspergerova porucha
- Pervazivní vývojová porucha dále nespecifikovaná
Tabulka č. 2 Historie klasifikace PAS
| Období | Názvy diagnóz | Četnost výskytu |
| 40 - 50. léta | Kannerův typický autismus | 1-2/10 000 |
| 60 - 70. léta | Kannerův časný dětský autismus (zredukovaná kritéria Kannera a Eisenberga) | 4-5/10 000 |
| 80. léta | Pervazivní vývojové poruchy | 10-25/10 000 |
| 90. léta | PAS poruchy autistického spektra | 50/10 000 |
| 2000+ | PAS poruchy autistického spektra (širší používání nových, přesnějších a obecně rozšířených diagnostických nástrojů) | 60/10 000 |
Vývoj názvosloví (Thorová 2006, s. 224)
2.3 Klasifikace tělesného postižení
Termín tělesné postižení je velmi široký. Někteří autoři preferují termín porucha hybnosti, který lépe reflektuje funkční omezení těchto žáků. My se, v souladu s terminologií Světové zdravotnické organizace (WHO) ICF-2001, přikláníme k pozitivnímu nahlížení na schopnosti žáků s tělesným postižením. Snažíme se je vnímat jako žáky se specifickým pohybovým projevem (např. nezaměřujeme se na fakt, že žák nemůže chodit, ale zajímá nás, jak se pohybuje na ortopedickém vozíku). V této kapitole vás seznámíme s nejčastěji se vyskytujícími typy tělesných postižení.
Dětská mozková obrna
Dětskou mozkovou obrnu (DMO, někdy také zkráceně dětská obrna) můžeme
rozdělovat podle třech základních kritérií: a) nervosvalové (spastické
a nespastické); b) topografické (diparéza, hemiparéza, kvadruparéza); a
c) funkčně sportovní (třídy CP-ISRA, resp. Spastik Handicapu od nejtěžších
forem CP 1 až po nejlehčí formy CP 8). Dětská mozková obrna (DMO) patří
mezi nejčastější postižení žáků s tělesným postižením. DMO je neprogresivní
a nestacionární postižení centrálního nervového systému vedoucí k poruchám
volní hybnosti, parézám nebo mimovolním pohybům. Vojta (1993) toto postižení
nazývá infantilní cerebrální parézou nebo pouze cerebrální parézou (CP).
Činitele, kteří se podílejí na vzniku DMO, můžeme rozdělit na prenatální,
perinatální a postnatální. Mezi prenatální (předporodní) činitele patří
například vývojové malformace, infekce, oběhové poruchy a přenošenost. Nejdůležitější
skupinou perinatálních (porodních) činitelů jsou abnormální porody (porod
klešťový, překotný nebo protahovaný). Jejich hlavními následky mohou být
krvácení a apoxie. Postnatální činitelé jsou vymezeni obdobím prvního roku
života, zahrnují hlavně kojenecké infekce a skupiny nedonošených dětí.
Podle Tichého a kol. (1998) tvoří nejpočetnější skupinu formy spastické
(61 %), u nichž převládá forma diparetická. U spastických forem je popisována
také forma hemiparetická a kvadruparetická. Diparetická forma je charakterizována
spastickou diparézou dolních končetin s jejich semiflexí (tzv. nůžkovité
držení pro spasmus adduktorů). Hemiparetická forma je charakterizována
zpravidla postižením horní končetiny, která bývá ohnutá v lokti, a dolní
končetina je napjata tak, že postižený došlapuje na špičku (Kábele, 1988).
Kvadruparetická forma je charakterizována postižením všech čtyř končetin,
s převážným postižením dolních (zdvojení formy diparetické) či horních
končetin (zdvojení formy hemiparetické).
Rozštěpy páteře
Rozštěp páteře (také spina bifida) patří k vrozeným vývojovým vadám. Sherrill
(2004) ji označuje za druhou nejčastější formu tělesného postižení, hned
po DMO. Rozštěpy páteře vznikají nedokonalým uzavřením medulární trubice.
Obyčejně se jedná o částečný výhřez míchy, který se obvykle vyskytuje v
bederní oblasti jako různě velký nádorovitý útvar, krytý ztenčenou kůží.
Tato kůže se snadno zraní a přidruží se infekce, které někdy děti s rozštěpem
podléhají.
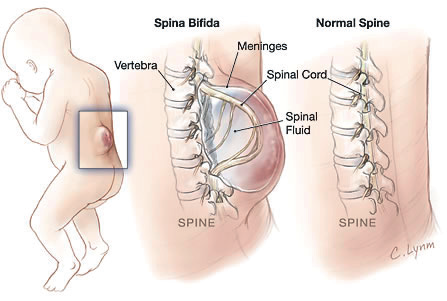
Obr. 4 Rozštěp páteře (© 2001 American Medical Association)


Obr. 5 Aaron Fotheringham (První vozíčkář /dg. Rozštěp páteře/, který zvádl salto na vozíku)
Proto se brzy provádí neurochirurgický zákrok, při kterém se vak odstraňuje za úzkostlivého šetření nervové tkáně. Tecklin (in Sherrill, 2004) tvrdí, že operace většinou probíhá do 24 hodin po narození, i když někteří lékaři preferují operaci až 9. či 10. den. Důležité je také kosmetické hledisko. Známe tři základní druhy rozštěpů páteře. Jsou to: a) meningokéle, při které dojde pouze k výhřezu míšních plen; b) meningomyelokéle, při níž dojde k výhřezu míšních plen a míchy; a c) spina bifida occulta. Neurologický nález je dán rozsahem rozštěpu. Může být zcela normální až po úplné ochrnutí dolních končetin – paraplegii. Osoby s rozštěpy páteře jsou vhodnými adepty pro sport na vozíku. Proto bychom se měli věnovat rozvoji svalstva horních končetin, které zůstávají většinou nepoškozené. Sherrill (2004) doporučuje plavání, aktivity na skútru (prkénko na kolečkách) a sporty na vozíku. Je vhodné snažit se o zapojení těchto osob do sportovních organizací pro vozíčkáře. Tyto organizace by měly s dětmi rozvíjet pohybové dovednosti na vozíku, které potom mohou uplatnit při pohybové rekreaci i v TV. Tyto osoby se mohou účastnit převážné části sportů na vozíku, příp. lyžování či sledge hokeje.
Progresivní svalová dystrofie
Svalové dystrofie patří mezi primární svalová onemocnění. Začíná nejčastěji
v dětství, méně často v pubertě, vzácně v dospělosti. Projevuje se tím,
že svaly postupně chudnou, ubývá svalových vláken, která se rozpadají a
zanikají. Místo nich se vytváří funkčně bezcenné vazivo s nestejně velikou
příměsí tuku. Nemoc se zpravidla nápadněji zhorší před nástupem do školy
a hlavně pak v pubertě. Překoná-li osoba se svalovou dystrofií v dobrém
stavu hybnosti období dospívání, horší se zpravidla jen nepatrně a jsou
známy případy, kdy se nemoc dlouhá léta nemění. Příčina nemoci není doposud
plně popsána, ale určitě se na jejím vzniku podílejí poruchy hormonální
a metabolické. Proces ubývání svalových vláken probíhá u různých pacientů
různě. V zásadě můžeme pozorovat tzv. sestupný typ a vzestupný typ. Sestupný
typ začíná na svalstvu pletence ramenního. Odtud se šíří na horní končetiny,
na svalstvo trupu a zvláště na svalstvo bederní, na svalstvo pletence pánevního
a dále na dolní končetiny. U vzestupného typu se nejprve proces objeví
na svalstvu pánevního pletence a na bederním svalstvu. Dále se potom šíří
většinou vzhůru. Někdy se může objevit také značné zvětšení lýtkového svalstva,
které je způsobeno nahromaděním tuku, tedy funkčně bezcennou tkání. Sherrill
(2004) zdůrazňuje, aby se děti se svalovou dystrofií účastnily běžné tělesné
výchovy, dokud jim to jejich zdravotní stav dovolí. Zapojení do pohybových
aktivit v raných stadiích postižení pomůže dětem vytvořit blízká přátelství,
která přetrvají i při zhoršování stavu. Děti by se měly seznámit s aktivitami,
kterým se mohou věnovat i v pozdějších stádiích onemocnění (užívají vozík
pro lokomoci). Mezi tyto aktivity patří například lukostřelba, házení šipek,
rybaření, kuželky, boccia a další. Odborníci doporučují také plavání. Zdravotní
stav dětí s dystrofií se většinou horší v období, kdy se jejich vrstevníci
věnují týmovým sportům. V těchto aktivitách se mohou uplatnit jako rozhodčí,
popř. osoby zodpovědné za sledování stavu utkání. Měli bychom je tedy podrobně
seznámit s pravidly a připravovat je na tuto zodpovědnou roli dříve, než
se jí ujmou. Mimo tyto integrované hodiny tělesné výchovy je však nezbytně
nutné zařadit také hodiny aplikované tělesné výchovy.
Ochrnutí po poranění míchy
K poškození míchy může dojít při těžkých úrazech páteře a výjimečně také
při určitých onemocněních. V těchto případech vznikají ochrnutí v rozsahu
závislém na výšce poškození míchy. Mezi nejčastější příčiny úrazů patří
automobilové či motocyklové havárie, případně skoky do mělké vody. U dětí
školou povinných není ochrnutí po poranění míchy velmi rozšířené, ale i
tak se můžeme ve školní tělesné výchově setkat se žákem s paraplegií či
kvadruplegií. V závislosti na výšce léze (poškození míchy) rozeznáváme
několik typů ochrnutí.
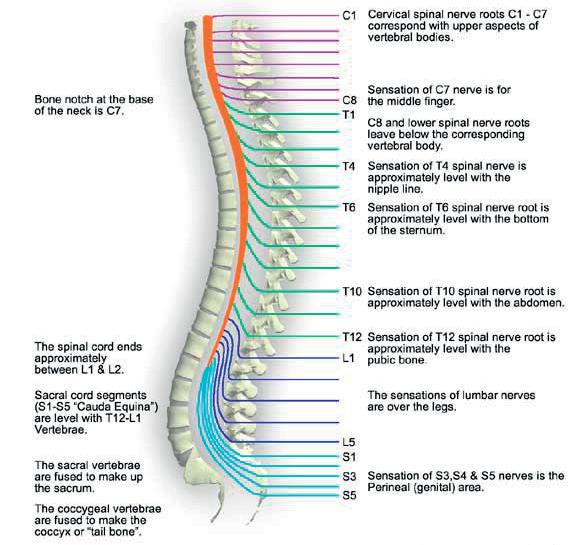
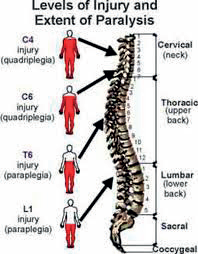
Obr. 6 Funkční potenciál v závislosti na výši léze (www.apparelyzed.com)
Poúrazová chabá paréza: při poškození míšních kořenů v oblasti dolní bederní páteře dochází k neúplnému ochrnutí (paréze) dolních končetin. Osoby s tímto postižením dokáží většinou chodit o francouzských holích. Vozík používají převážně na delší trasy a také pro sportovní i jiné pohybové aktivity.
Poúrazová paraplegie: Jedná se o úplné ochrnutí dolních končetin, většinou po poranění míchy v oblasti hrudní a horní bederní páteře. Za jistých podmínek je možné naučit i chůzi v aparátech. Ta je však většinou velice nejistá, vysilující a slouží jako rehabilitační cvičení. Žáci s paraplegií používají vozík celodenně. Mohou se také zapojit do mnoha pohybových aktivit. Patří mezi ně atletika, plavání, lukostřelba, basketbal a tenis na vozíku, lyžování na monoski, sledge hokej, saně, windsurfing, jízda na vodních lyžích a mnohé další.
Poúrazová kvadruplegie: Toto postižení vzniká po poškození míchy v krční partii. Ochrnutí dolních končetin je zde většinou úplné, ochrnutí rukou v různém stupni od paréz až po praktické plegie (Trojan, et al., 2004). Ochrnutí je vždy horší v nižších partiích rukou (prsty, zápěstí) než v horních (ramena), postiženo bývá i břišní a zádové svalstvo. Zapojení do sportovních aktivit je ovlivněno stupněm postižení. Vhodnými pohybovými aktivitami pro osoby s kvadruplegií jsou například plavání, atletika, stolní tenis, boccia, lukostřelba a jiné. Specifickou sportovní hrou pro tyto osoby je ragby na vozíku. Boccia je vhodná i pro osoby s úplným ochrnutím horních končetin, protože mohou použít speciální rampy a asistenta.
Poúrazové kvadruparézy: Toto postižení se vyskytuje poměrně zřídka. Jedná se o neúplné ochrnutí horních i dolních končetin. Stupeň jejich postižení bývá různý, ale dolní končetiny vykazují pohyby, které lze někdy využít k postrkování vozíku, případně i k chůzi (Trojan, et al., 2004).
Amputace dolních a horních končetin
Amputace na končetinách je velmi drastickým zásahem do pohybových schopností,
zvláště pak u dítěte. Důvody vedoucí k rozhodnutí o amputaci končetiny
jsou: vážné devastující poranění, hlavně jsou-li zničeny důležité cévy,
nezvládnutelné infekce s celkovými septickými projevy ohrožujícími život,
např. plynatá sněť. Amputaci lze provést také při dlouhotrvajícím nevyléčitelném
místním onemocnění. Amputační pahýl v definitivním stavu musí být odolný,
výkonný a dobře pohyblivý. Odolnost pahýlu je závislá hlavně na kvalitě
a umístění operačních jizev. Eis (1986) uvádí, že ovládání protézy závisí
na délce pahýlu. Čím je pahýl delší, tím lépe se ovládá protéza. Jeho délka
však nesmí bránit umístnění technického příslušenství protézy. Nesmírně
důležitá je také správná péče o pahýl. Existuje několik typů protéz a s
vývojem nových materiálů a technologií se každým rokem zlepšují možnosti
zapojení osob s amputacemi do pohybových aktivit. Inspirujícím příkladem
zapojení sportovců (v případě dětí – budoucích sportovců) je jihoafrický
sprinter Oscar Pistorius, který dokáže (se dvěma protézami) zaběhnout 100
m za 10,91 s. Pro osoby s amputacemi, které používají dlouhodoběji vozík
(oboustranná amputace, jež neumožňuje užívání protéz), se doporučuje posunutí
zadních os vozíku více dozadu.


Obr. 7 Sportovec s oboustrannou a jednostrannou amputací dolních končetin
Často také užívají vozík bez stupaček, což jim umožňuje lepší manévrování v menším prostoru. U dětí s amputacemi horních končetin záleží na charakteru a míře amputace. Děti se do pohybových aktivit mohou zapojit s použitím protéz či bez nich. Možnosti pohybových aktivit osob s amputacemi dolních končetin se liší podle druhu amputace. Většina osob se může díky vhodným sportovním protetickým pomůckám účastnit běžných aktivit. Osoby s jednostrannou nadkolenní (A2) i podkolenní (A4) amputací, či s amputací oboustrannou podkolenní (A3) se mohou účastnit běžeckých závodů v atletice, plavání nebo lyžování se stabilizátory. K těmto aktivitám nepotřebují vozík. Mohou se však zapojit i do sportů na vozíku. Mezi vhodné sporty patří například tenis nebo basketbal na vozíku. Osoby ze skupiny A1 (oboustranná nadkolenní amputace) se věnují také atletickým disciplínám na vozíku. Pro tyto osoby je také výborné plavání, stolní tenis, lukostřelba a většina sportů na vozíku, včetně lyžování a sledge hokeje. Odborníci také doporučují častou návštěvu sauny (Kudláček, et al., 2007).
2.4 Klasifikace zrakového postižení
Z pohledu motorických kompetencí jinak zrakově disponovaných osob je důležité znát případné kontraindikace pro provádění pohybových aktivit. Kraus (Kraus, et al., 1997) dělí zrakové vady na:
-
vrozené
- dědičné změny
- změny na podkladě intrauterinní infekce
-
získané
- náhlé – úrazy, vaskulární léze
- postupné – retinopatie, záněty, nádory, intoxikace, odchlípení sítnice, glaukom, senilní katarakta, senilní degenerace sítnice
Vizus (zraková ostrost)
Pro určení refrakčního stavu oka je podstatná míra zrakové ostrosti. Zraková
ostrost vyjadřuje schopnost vizuální diferenciace a hodnotí se vidění na
blízko a na dálku. Případné odchylky v refrakci do plusu i mínusu nám pak
určují míru zrakového postižení.
Tabulka č. 3
|
Kategorie zhoršení zraku |
Zraková ostrost při pohledu oběma očima s použitím optimální korekce |
|
|
Horní hranice |
Dolní hranice |
|
|
1. Slabozrakost lehká a střední |
6/18 = 0,3 |
6/60 = 0,1 |
|
2. Slabozrakost těžká |
6/60 = 0,1 |
3/60 = 0,05 |
|
3. Těžce slabý zrak |
3/60 = 0,05 |
1/60 = 0,02 |
|
4. Praktická nevidomost |
1/60 = 0,02 |
Světlocit se správnou projekcí |
|
5. Úplná nevidomost |
Světlocit s chybnou projekcí |
Úplná ztráta světlocitu |
Definice podle Krause et al. (1997).
-
Nevidomost
-
Praktická nevidomost:
- pokles centrální zrakové ostrosti pod 3/60 do 1/60 včetně,
- binokulární zorné pole menší než 10°, ale větší než 5° kolem centrální fixace.
-
Skutečná nevidomost:
- pokles centrální zrakové ostrosti pod 1/60 – světlocit,
- binokulární zorné pole 5° a méně i bez porušené centrální fixace.
- Plná nevidomost: světlocit s chybnou světelnou projekcí až do ztrát světlocitu (amauró- za).
-
Praktická nevidomost:
- Slabozrakost je ireverzibilní pokles zrakové ostrosti na lepším oku pod 6/18 až do 3/60 včetně.
Z praktického hlediska dělíme slabozrakost na:
- těžkou slabozrakost 6/60 do 3/60 včetně
- lehkou do 6/60 včetně
Pro úplnost přehledu doplňujeme ještě klasifikaci IBSA (Mezinárodní organizace sportu zrakově postižených). Písmeno B je označením blind – nevidomý, číselný index udává stupeň postižení.
B1– úplná slepota, neschopnost rozeznávat objekty ani kontury z jakékoliv vzdálenosti, bez světlocitu až světlocit.
B2– schopnost rozeznávat předměty nebo kontury, zraková ostrost do vizu 2/60 s horní hranicí zrakového pole do 5°.
B3– zraková ostrost 2/60 až 6/60 nebo omezení zrakového pole v rozmezí 5–20°.
Obdobným způsobem je vymezena i klasifikace pro sportovní účely tak, jak byla stanovena mezinárodní organizací sportu zrakově postižených IBSA: Zorné pole představuje dle (Moravcové, 2004), součet všech bodů, které se při nehybném očním bulbu a pohledu vpřed zobrazí na sítnici. Při fyziologickém stavu dosahuje zorné pole 90° temporálně a 60° nazálně. Nahoře pak 60° a dole 70°. Zorná pole obou očí se v rozsahu asi 60° kolem fixačního bodu překrývají. To umožňuje stereoskopické prostorové vidění. Autrata a Vančurová (2002, 93) uvádí, že „na realizaci binokulárního vidění spolupůsobí tři funkční složky zrakového orgánu. Optická složka moderuje tok paprsků přes lomivé prostředí oka, tak aby na sítnici dopadal ostrý obraz. Motorická složka nastavuje bulby do takového postavení, aby obraz dopadal do optického centra obou očí. Úlohou senzorické složky je vést podráždění ze sítnice jednoho i druhého oka do korových center. Tam se uskutečňuje jejich splynutí a my si je uvědomujeme.“
2.5 Klasifikace sluchového postižení
Hrubý (1997) vady sluchu rozlišuje podobně jako většina autorů podle závažnosti (nedoslýchavost, hluchota), podle doby vzniku (postlingvální a prelingvální) a místa. V odborné literatuře (např. Souralová & Langer, 2005) je klasifikace sluchových poruch nejčastěji uváděna podle následujícího rozdělení:
- podle velikosti sluchové ztráty;
- podle místa vzniku;
- podle doby, kdy k sluchové vadě došlo (souvisí s řeči).
ad a) Kvantita (velikost) sluchové vady se vyjadřuje v decibelech (dB) hlasitosti zvuků, které se vyskytují v blízkosti člověka. Hlasitost různých zvuků je vyjádřena stupnicí 0–140 dB (Souralová & Langer, 2005). Hrubý (1997) vychází při svém dělení ze stupňů stanovených WHO roku 1980:
- 0–25 dB – normální sluch
- 26–40 dB – lehká nedoslýchavost
- 41–55 dB – střední nedoslýchavost
- 56–70 dB – středně těžká nedoslýchavost
- 71–90 dB – těžké poškozená sluchu
- 91dB a více – velmi závažné poškození sluchu
ad b) Z hlediska fyziologického dělíme vady sluchu podle místa vzniku: vady převodní, percepční a smíšené. Se stejným rozdělením, jaké uvádí Hrubý (1997), souhlasí i Souralová a Langer (2005), kteří rozšiřují klasifikaci o vady centrální. Převodní vady. Dojde-li (dle Hrubého, 1997) k nějaké poruše v mechanické části sluchové dráhy (vnější nebo střední ucho), dochází k narušení převodu vnímání zvuku, tzv. převodní vadě. Vady převodní (Hložek, 1995) jsou charakteristické poruchou kvantity slyšení a nemůžou vést k úplné hluchotě. Mezi převodní vady patří především ucpání vnějšího zvukovodu (zhoršení sluchu o 30–40 dB). Mezi vrozené vady převodní můžeme zařadit deformity vnějšího a středního ucha (nevytvoření boltce), které se řeší operativně. Záněty vnějšího zvukovodu, které jsou způsobené bakteriemi, viry, plísněmi, ale v poslední době i alergiemi, jsou doprovázeny malou ztrátou sluchu (vady přechodné). Jako další řadíme zánět středního ucha, který nejčastěji postihuje děti. Všechny převodní vady lze kompenzovat moderními pomůckami, jako je např. sluchadlo, nebo operativně. Percepční vady (senzoneurilní) vznikají, jestliže dojde k poškození vláskových buněk ve vnitřním uchu nebo v nervové části sluchové dráhy a je narušeno vnímání (percepce) zvuku (Hrubý, 1997). Jsou mnohem závažnější než vady převodní. Mohou vést až k úplné hluchotě. Příčin percepčních vad je mnoho, například dříve mezi časté příčiny jejich vzniku patřily ototoxické látky (jedovaté pro sluchové buňky). Vnitřní ucho je velmi citlivé na zásobení kyslíkem, a proto při porodu (přidušením) může také dojít ke vzniku percepční vady. Centrální vady mohou být způsobeny organickou nebo funkční změnou a jejich příznaky jsou velmi rozmanité (Ludíková et al., 2005).
ad c) Z hlediska doby vzniku dělí Hrubý (1997) sluchové vady na vrozené (v důsledku dědičnosti nebo v době zrání plodu) a získané. Získané vznikají až po narození dítěte. Doba vzniku po narození je důležitá kvůli rozvoji řeči. Souralová a Langer (2005) uvádějí dělení sluchových vad na prelingvální a postlingvální. Prelingvální sluchová vada je vrozená nebo získaná v době, kdy není ještě u dítěte ukončen základní vývoj řeči (tzn. dítě neslyší žádný akustický vjem) a o sluch přišlo před rozvojem řeči (obecně se uvádí do dvou let). Naproti tomu postlingvální sluchovou vadou je stav, kdy ke ztrátě sluchu došlo až po ukončení základního vývoje řeči.